پای ضربدری، که در سنین خردسالی به راحتی و با روشهای غیرتهاجمی قابل درمان است. در صورت عدم درمان به موقع میتواند در بزرگسالی نیازمند جراحی باشد. طبق مقاله کلینیک سلامت پردیس، این ناهنجاری معمولاً در سنین ۳ تا ۶ سالگی تشخیص داده میشود. و بهترین زمان برای شروع درمان نیز همان دوران کودکی است. اگر این مشکل در کودکی درمان نشود، اصلاح زانوی ضربدری در دوران نوجوانی و بزرگسالی با دشواریهای بیشتری همراه خواهد بود. اما آیا این به معنای غیرممکن بودن درمان در سنین بالا است؟
بهترین زمان درمان و اصلاح زانوی ضربدری
پای ضربدری در کودکان معمولاً در سنین ۳ تا ۶ سالگی بروز پیدا میکند. در اکثر موارد این وضعیت به صورت خودبهخودی برطرف نمی شود و تا دوران نوجوانی ادامه می یابد. در چنین شرایطی، مداخلات پزشکی برای درمان پای ضربدری ضروری خواهد بود. همچنین گاهی اوقات پای ضربدری به علت وجود یک بیماری زمینهای ایجاد میشود. در این موارد، لازم است ابتدا بیماری زمینهای درمان شود تا به مرور مشکل پای ضربدری نیز اصلاح گردد.

روند تشخیص زانوی ایکس یا ضربدری
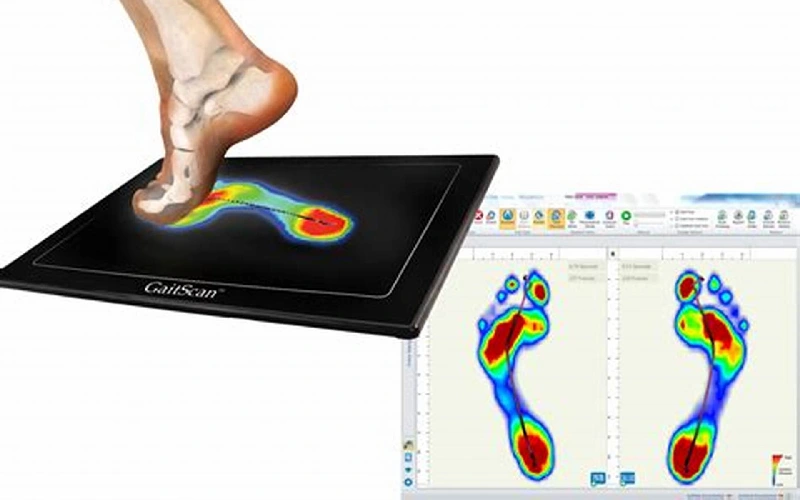
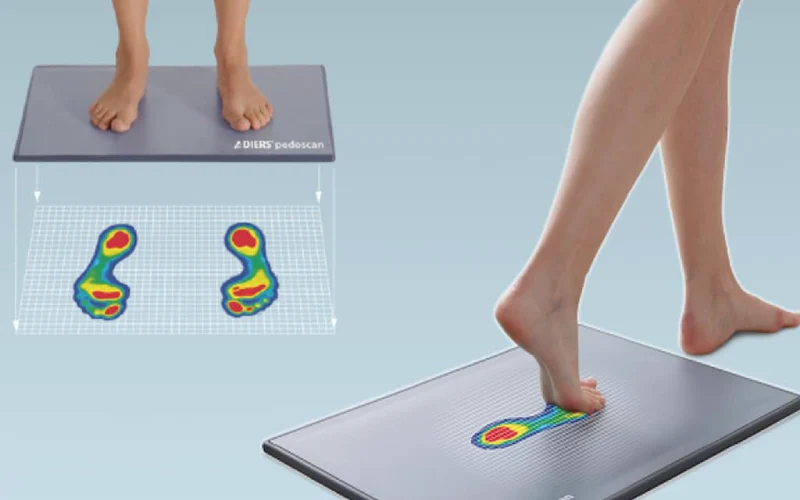
تشخیص زانوی ایکس یا ضربدری در کلینیک سلامت پردیس ابتدا با معاینه بالینی توسط متخصصین مجرب انجام میشود. پس از ارزیابی کامل و بررسی شرح حال بیمار، برای تایید و تعیین شدت ناهنجاری، اسکن کف پا تجویز میگردد. این تصاویر اسکن به درمانگر کمک میکنند تا موقعیت و شدت ناهنجاری زانوی ایکس یا ضربدری را با دقت بیشتری شناسایی کند.
درمان پای ضربدری با تجویز کفی مناسب کفش
اصلاح زانوی ضربدری در مراحل ابتدایی میتواند با تجویز کفیهای مناسب کفش انجام شود. این کفیها با اصلاح نحوه قرارگیری پا و بهبود تراز بدن، به کاهش فشار اضافی بر روی زانوها و پیشگیری از پیشرفت ناهنجاری کمک میکنند. استفاده از کفیهای طبی باید تحت نظر متخصص انجام شود تا اطمینان حاصل شود که نوع کفی متناسب با وضعیت خاص پای بیمار انتخاب شده است.
اصلاح زانوی ضربدری بدون جراحی
درمان پای ضربدری بسته به شدت علائم، علت اصلی بیماری و زمان تشخیص، شامل روشهای مختلفی میشود. در ادامه، رایجترین گزینههای درمانی را بررسی کردهایم:
- درمان و کنترل بیماریهای زمینهای مانند بلانت و راشیتیسم
- استفاده از کفی های طبی و مخصوص
- استفاده از آتل یا گچ برای تثبیت پا
- بهرهگیری از بریس برای اصلاح و حمایت از پاها

تاثیر بلانت و راشیتیسم بر زانوی ضربدری
بیماری بلانت و راشیتیسم از جمله عوامل اصلی ایجاد زانوی ضربدری محسوب میشوند. در بسیاری از موارد، با درمان این بیماریها، مشکل پای ضربدری نیز به مرور زمان برطرف میشود. برای درمان بیماری بلانت، استفاده از آتل توصیه میشود. در حالی که برای کنترل بیماری راشیتیسم، مصرف مکملهای دارویی مانند ویتامین D و کلسیم میتواند موثر باشد.
همچنین در موارد پیشرفتهتر، ممکن است نیاز به ترکیب روشهای درمانی مختلف باشد تا بهبود کامل حاصل شود. نظارت مداوم توسط متخصص و انجام معاینات دورهای از اهمیت زیادی برخوردار است، زیرا درمان به موقع میتواند از پیشرفت ناهنجاری و نیاز به مداخلات پیچیدهتر مانند جراحی جلوگیری کند. علاوه بر این، اصلاح سبک زندگی نیز نقش مهمی در تسریع فرآیند درمان و بهبود وضعیت پاها دارد.
اصلاح زانوی ضربدری با ورزش
تمرینات ورزشی متعددی وجود دارد که میتوانند به اصلاح پای ضربدری کمک کنند. از حرکات تخصصی باشگاهی گرفته تا سادهترین حرکات اصلاحی که در خانه قابل انجام هستند. به عنوان درمان خانگی اصلاح زانوی ضربدری با ورزش شناخته میشوند. در ادامه چند تمرین موثر معرفی شده است:
لمس انگشتان پا
روی زمین بنشینید، پاهای خود را به صورت صاف به جلو دراز کنید و یک حولهی رول شده را بین زانوها قرار دهید. سپس به آرامی به سمت جلو خم شوید و تلاش کنید با انگشتان دست خود انگشتان پا را لمس کنید. این حرکت را ۱۰ مرتبه تکرار کنید.
اسکوات اصلاحشده
بایستید و پاهای خود را حدود ۲۰ سانتیمتر از هم فاصله دهید. مفصل پاها را به گونهای بچرخانید که انگشتان شست پا به یکدیگر برسند. سپس به حالت اسکوات بنشینید و بازوهای خود را به سمت جلو بکشید.
چرخش داخلی مفصل ران (خوابیده به پهلو)
به پهلو دراز بکشید، پاها را روی یکدیگر قرار دهید و زانوها را با زاویه ۹۰ درجه خم کنید. پایی که در بالا قرار گرفته را به آرامی بالا ببرید. سپس به آرامی پایین بیاورید. این حرکت را برای هر پا، ۱۰ مرتبه تکرار کنید.
کشش عضلات پا
به پشت دراز بکشید، زانوها را خم کنید و کف پاها روی زمین قرار بگیرد. پای راست را روی پای چپ قرار دهید و با کمک دستها، زانوی چپ را به سمت قفسهی سینه بکشید. ۳۰ ثانیه در این وضعیت بمانید و سپس برای پای دیگر تکرار کنید.
انجام منظم این تمرینات میتواند به مرور زمان به بهبود پای ضربدری کمک کند. بهتر است پیش از آغاز هر برنامهی ورزشی، با متخصص مشورت کنید تا حرکات مناسب شرایط شما انتخاب شوند.

عدم درمان پای ضربدری میتواند منجر به عوارض متعددی شود که تأثیرات منفی بر کیفیت زندگی فرد خواهند داشت. برخی از مهمترین عوارض عبارتند از:
افزایش فشار بر مفاصل زانو و لگن:
پای ضربدری میتواند باعث توزیع نامناسب وزن بدن شود. که این امر به مرور زمان فشار زیادی بر مفاصل زانو و لگن وارد میکند. و احتمال بروز آرتروز را افزایش میدهد.
کاهش تعادل و مشکلات حرکتی:
ناهنجاری پای ضربدری میتواند منجر به اختلال در تعادل و حرکات روزمره شود. به ویژه در فعالیتهایی که نیاز به دقت و هماهنگی دارند.
درد و ناراحتی مزمن:
فشار غیرطبیعی بر عضلات و مفاصل میتواند منجر به درد مزمن در نواحی زانو، لگن و کمر شود.
افزایش احتمال آسیبدیدگی:
افرادی که به پای ضربدری مبتلا هستند بیشتر در معرض پیچخوردگی، کشیدگی عضلات و آسیبهای ورزشی قرار دارند.
تأثیرات منفی بر ستون فقرات:
عدم تعادل در پای ضربدری ممکن است به مرور زمان باعث انحراف ستون فقرات و مشکلات مرتبط با آن شود.
خدمات پزشکی برای جلوگیری از عوارض:
برای پیشگیری از این عوارض، خدمات مختلفی در زمینه درمان پای ضربدری ارائه میشود که شامل:
- مشاوره با متخصص کلینیک سلامت پردیس
- استفاده از کفیهای طبی یا بریس برای اصلاح وضعیت پا
تشخیص و درمان بهموقع میتواند از بسیاری از این مشکلات جلوگیری کند و کیفیت زندگی فرد را بهبود بخشد.